Verdens helseorganisasjon (WHO) poengterer betydningen av læring gjennom registrering og analyse av uønskede hendelser for å styrke pasientsikkerheten (2). Læring etter en uønsket hendelse kan skje både på individnivå, gruppenivå, organisasjonsnivå og samfunnsnivå. For å oppnå læring av en uønsket hendelse utover individnivå, trengs det system for registrering (3).
For at en hendelse skal bidra til bedring av pasientsikkerheten må den gjennom noen læringsprosesser, som vist i figur 1. En alvorlig hendelse må bli rapportert, alvorlighetsgrad må bli vurdert og årsaker som skal gi kunnskap om mulige systemendringer må bli analysert. Handlingsplan og gjennomføring av tiltak skal så føre til framtidig forebygging av skade.
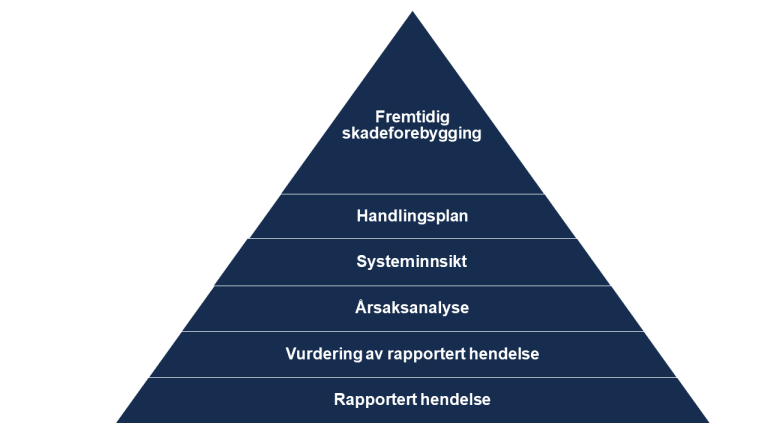
Registrering og analyse av uønskede hendelser er et viktig grunnlag for læring, og dermed for bedring av pasientsikkerheten (5). Å samle informasjon som kan bidra til læring på tvers av seksjoner og avdelinger over tid, er viktig for å skape en lærende organisasjon som kan opparbeide seg kunnskap om årsaker og sammenhenger. Dette gir en kontinuerlig forbedringsprosess og kan hindre at samme hendelse skjer igjen. Når registreringen av alvorlige, uønskede hendelser bare skjer lokalt på en avdeling, kan dette imidlertid medføre at det blir mindre læring på tvers av avdelinger, sykehus og regioner (6).
De siste årene er den tradisjonelle tankegangen om å lære av uønskede hendelser (Safety-I), blitt utfordret av en annen teori som handler om at det kan være et nyttig supplement å studere det som går bra. Formålet er å bevege seg fra at så lite som mulig går galt, til at så mye som mulig går bra. Dette kalles Safety-II (7). Et viktig aspekt i Safety-II er å studere nesten-hendelser nøye, for å finne årsaken til at nesten-hendelsen ikke endte med en alvorlig hendelse.
Nasjonale krav
I Norge har alle virksomheter som yter helse- og omsorgstjenester plikt til å varsle Statens helsetilsyn og Statens undersøkelseskommisjon for helse- og omsorgstjenesten ved dødsfall eller svært alvorlig skade på pasient eller bruker, når utfallet er uventet ut fra påregnelig risiko og har sammenheng med helsehjelpen (8, 9, 10, 11). Disse lovpålagte varslene omtales gjerne som «3-3 a-varsler», og de skal varsles til myndighetene i melde.no. Pasienter, brukere og pårørende har også en rett til å varsle om alvorlige hendelser (12). Formålet er å identifisere alvorlige forhold raskt, og dermed bidra til å bedre pasientsikkerheten på nasjonalt nivå, samtidig som tilsynsmyndigheten kan følge med. I tillegg er leger, etter Helsepersonelloven § 36, pålagt å melde mistanke om unaturlig dødsfall til politiet (13).
I 2012 kom nye lovkrav til systematisk arbeid for kvalitetsforbedring og pasientsikkerhet. Disse pålegger enhver som yter helse- og omsorgstjenester plikt til å varsle om uforsvarlighet og sørge for at virksomheten arbeider for systematisk kvalitetsforbedring og pasient- og brukersikkerhet (11, 8). Som en konsekvens av en rapport fra Riksrevisjonen (14), som påpekte helseforetakenes manglende læring av uønskede hendelser, kom Forskrift om ledelse og kvalitetsforbedring
i 2017 (15).
Formålet med forskriften er å bidra til faglig forsvarlige helse- og omsorgstjenester, kvalitetsforbedring, pasient- og brukersikkerhet, samt å øke etterlevelsen av krav i helse- og omsorgslovgivningen. Gjennom tydeligere og mer tjenestetilpassede krav skal forskriften gi den ansvarlige for virksomheten et godt verktøy for systematisk styring, ledelse og for kontinuerlig forbedring. Sykehusene er dermed forpliktet til å ha et styringssystem for kvalitet – kvalitetssystem – som også innbefatter system for registrering av uønskede hendelser.
Momenter fra Riksrevisjonens rapport
I 2015 undersøkte Riksrevisjonen 19 helseforetak og 39 fødeavdelinger for å belyse hvordan rutiner og internkontroll for uønskede hendelser fungerte både på helseforetaksnivå og på avdelingsnivå (14). De vurderte også om håndteringen av uønskede hendelser bidro til læring og forbedring.
Riksrevisjonen fant stor variasjon i hva som ble meldt, og de fant ulik meldekultur mellom yrkesgrupper både innad i, og mellom avdelinger. Det kom fram at flere ansatte aldri hadde meldt, til tross for at de hadde vært i situasjoner med hendelser de mente burde ha blitt meldt.
Riksrevisjonen peker spesielt på tre faktorer som påvirker hvorvidt uønskede hendelser blir meldt. Først og fremst må ansatte ha tilgang til det interne kvalitetssystemet, kjenne til hvordan de bruker det, og de må ha tid til å melde. For det andre vil varierende holdninger til hvilke hendelser som skal meldes påvirke både hva som blir meldt og omfanget av meldinger. Undersøkelsen viste at det var større variasjon i hva som ble meldt der meldepliktige hendelser ikke var forhåndsdefinert. For det tredje viste undersøkelsen at det var viktig om leder forklarte hendelser med menneskelig svikt eller systemsvikt. Dette påvirket både hva som ble meldt og læringspotensialet av uønskede hendelser. Hendelser som blir forklart med at enkeltpersoner har gjort en feil eller en glipp kan føre til at ansatte ser på kvalitetssystemet som et angiversystem, og det kan skape en høy terskel for å melde om uønskede hendelser. Hvis skylden legges på enkeltpersoner, skjer det veldig liten læring på systemnivå.
I 2019 fulgte Riksrevisjonen opp rapporten og fant at det var satt i gang relevante tiltak. Blant annet var antallet meldte pasientrelaterte hendelser økt ved de aller fleste helseforetakene. Men det var fortsatt stor variasjon mellom helseforetakene når det gjaldt meldekultur og læring av meldte hendelser. Det var vanskelig å konkludere med at de iverksatte tiltakene fungerte (16).
Riksrevisjonen er nå i gang med en ny undersøkelse der de ser på i hvilken grad helseforetakene bruker risikostyring i samsvar med gjeldende krav og anbefalinger, som et virkemiddel for å støtte opp om helsepolitiske mål. I sykehusene er en viktig del av risikostyringen å identifisere, vurdere, håndtere og følge opp alvorlige hendelser. Riksrevisjonen ser spesielt på om de regionale helseforetakene og helseforetakene har systemer for risikostyring, hvilke risikoer styrene prioriterer og hvordan risikostyring blir brukt for å nå målene om kvalitet i pasientbehandlingen.
Ifølge Riksrevisjonen har helseforetakene fortsatt utfordringer når det gjelder meldekultur og læring av meldte hendelser. Ukoms gjennomgang av meldinger fra to ulike sykehusavdelinger bekrefter inntrykket av at det fortsatt er store forskjeller på hva som regnes som en uønsket hendelse, og på hva som faktisk meldes av pasienthendelser.
Interne kvalitetssystem
Helseforetakene har styringssystem for kvalitet. Systemene skal bidra til å sikre oppfølging av avvik, uønskede hendelser og nesten-hendelser som meldes inn av ansatte og saksbehandles av leder. Gjennom dette skal systemet bidra til læring og kvalitetsforbedring.
Helseforetakene har forskjellige elektroniske systemer for melding av avvik og hendelser (for eksempel Achilles, Synergi, DocMap, EQS, TQM). Systemene er imidlertid nokså like i måten avvik og hendelser blir registrert på og hvordan saksgangen er. Noen helseforetak har lagt opp til at varsling til melde.no kan skje direkte fra det interne kvalitetssystemet. Det er vide rammer for hva som skal og bør meldes i de interne systemene, sammenliknet med hva som skal varsles i melde.no. Utfallet trenger ikke være alvorlig skade eller dødsfall. Nesten-hendelser bør også meldes internt for å kunne identifisere risikoområder der svikt kan få alvorlige eller uønskede følger for pasientene.
Det er ikke nødvendigvis en sammenheng mellom utfallet av en uønsket hendelse og hendelsens læringspotensiale på systemnivå (17). Det kan være en fordel å bruke uønskede hendelser uten alvorlige konsekvenser til læring, fordi disse hendelsene kan oppleves tryggere å diskutere.
Det er øverste leder som har ansvaret for at virksomheten jevnlig gjennomgår uønskede hendelser. Hensikten er å avdekke årsakene, fremme læring og å forebygge at tilsvarende hendelser skjer igjen. For å lykkes med forbedringsarbeidet må det være en kultur som fremmer åpenhet og læring av feil. Helseforetakene gjør hendelsesgjennomganger etter alvorlige hendelser, og store deler av helsetjenesten bruker metoden hendelsesanalyse. Metoden kan være svært ressurskrevende å gjennomføre, og det begrenser omfanget av hendelser det er mulig å analysere (18).
